Парасистолия — особая разновидность эктопических аритмий, характеризуется наличием гетеротопного очага, который функционирует независимо от основного водителя ритма.
ЭКГ-критерии парасистолии
— Вариабельность интервала сцепления более 0,1 с.
— Наличие сливных комплексов.
Ранее указывался еще и другой признак парасистолии — кратность наименьшего межэктопического интервала более длинному, однако в последнее время исследования подтверждают недостаточную информативность этого критерия. В основе данного нарушения ритма лежит одновременное и независимое проявление автоматизма двух водителей ритма и более.
Двойной ритм становится возможным благодаря тому, что один из водителей ритма защищен от импульсов основного (обычно синусового) ритма («блокада входа»). Эта блокада носит односторонний характер, предотвращает вхождение синусовых и других импульсов в парацентр, но не препятствует выходу импульса из него.
Распространенность парасистолии продолжает оставаться неопределенной как у взрослых, так и у детей.
У детей парасистолия встречается редко и по локализации обычно желудочковая. При частой парасистолии (˃10 000 в сутки) и при сочетании с органическими или структурными заболеваниями прогноз считается неблагоприятным.
Клиническая картина экстрасистолии
По данным стандартного ЭКГ обследования, распространенность суправентрикулярной экстрасистолии в общей детской популяции составляет от 0,8 до 2,2%. Определенное клиническое значение имеет продолжительность постэкстрасистолических пауз. Выявление при холтеровском мониторировании постэкстрасистолических пауз свыше 1500 мс, свидетельствует об ослаблении функции синусового узла.
Прогноз зависит от наличия сопутствующих заболеваний и/или органического поражения сердца. При отсутствии данных заболеваний и частоте суправентрикулярной экстрасистолии менее 10 000 в сутки прогноз благоприятный.
В большинстве случаев идиопатическая желудочковая экстрасистолия протекает бессимптомно.
Около 15% детей старшего возраста с частой желудочковой экстрасистолией описывают «перебои» или «провалы», «пропущенные удары» в сердечном ритме.
Среди других симптомов жалобы астеновегетативного характера, отражающие дисфункцию симпатического или парасимпатического отделов вегетативной нервной системы: утомляемость, нарушение сна, головная боль, приступы слабости, головокружение, плохая переносимость транспорта, кардиалгии. При желудочковой экстрасистолии, развившейся на фоне органической патологии сердца, выраженность клинических симптомов зависит от основного заболевания.
Выявление единичных, в том числе и ранних желудочковых экстрасистол у детей без проявлений органического поражения сердца, имеет такое же клиническое значение, как и суправентрикулярная экстрасистолия. При наличии частых (˃10 000 в сутки) желудочковых экстрасистол из правого желудочка необходимо прицельное исключение аритмогенной дисплазии правого желудочка. Желудочковая экстрасистолия в большинстве случаев асимптоматична, но есть данные, что при частоте экстрасистолии более 10000 в сутки у детей есть риск развития аритмогенной дилатации полостей сердца.
Длительно существующая частая желудочковая экстрасистолия (при частоте экстрасистолии ˃10 000 в сутки) может приводить к развитию миокардиальной дисфункции — аритмогенной кардиомиопатии.
Как правило, выявление парасистолии у детей не сочетается с сопутствующими, тяжелыми поражениями миокарда, с которыми ряд авторов связывают появление парасистолии у взрослых больных.
Лечение экстрасистолии
Экстрасистолия функционального происхождения в большинстве случаев не требует лечения. Это связано с тем, что у детей экстрасистолия не сопровождается субъективными проявлениями и не вызывает нарушений гемодинамики. Особенность детского возраста — развитие нарушений ритма сердца, на фоне выраженного нарушения нейрогенной регуляции сердечного ритма.
Учитывая значение вегетативной и нервной системы в патогенезе развития данного нарушения сердечного ритма, значительная роль принадлежит препаратам, нормализующим уровень кардиоцеребральных взаимодействий, что составляет основу так называемой базисной антиаритмической терапии (в нее входят мембраностабилизирующие, ноотропные и метаболические препараты).
Ноотропные и ноотропоподобные препараты оказывают трофическое влияние на вегетативные центры регуляции, способствуют усилению метаболической активности и мобилизации энергетических резервов клеток, регуляции корково-подкорковых взаимоотношений, оказывают мягкий и стимулирующий эффект на симпатическую регуляцию сердца. При выявлении признаков аритмогенной дилатации полостей сердца и диастолической дисфункции по данным ЭхоКГ, нарушений процессов реполяризации по данным ЭКГ и тредмил тестов, проводится метаболическая терапия.
При частоте суправентрикулярных и желудочковых экстрасистол более 10 000 в сутки, при наличии заболеваний и состояний, сопряженных с высоким риском развития жизнеугрожающих аритмий, для лечения экстрасистолии используются антиаритмические препараты I-IV класса. Начало лечения и подбор антиаритмических препаратов проводится под контролем ЭКГ и холтеровского мониторирования ЭКГ с учетом доз насыщения и циркадного индекса аритмии. Исключение составляют препараты длительного действия и амиодарон.
1. Для стабилизации вегетативной регуляции: фенибут (по 50-250 мг 3 раза в сутки сроком на 1-1,5 мес), пантогам (по 0,125-0,25 г 2-3 раза в сутки 1-3 мес), пикамилон, глутаминовая кислота, аминалон, кортексин (10 мг, внутримышечно, детям массой тела менее 20 кг — в дозе 0,5 мг на 1 кг массы тела, с массой тела более 20 кг — в дозе 10 мг/сут в течение 10 дней.
2. Метаболическая терапия: кудесан (по 10-11 капель — 0,5 мл 1 раз в день во время еды), элькар (детям в зависимости от возраста, начиная с периода новорожденности от 4 до 14 капель, курс лечения 4-6 нед), липоевая кислота (детям по 0,012-0,025 г 2-3 раза в сутки в зависимости от возраста, сроком на 1 мес), карнитен (детям до 2 лет назначается в дозе 150 мг/кг в сутки, 2-6 лет — 100 мг/кг в сутки, 6-12 лет — 75 мг/кг в сутки, от 12 лет и старше — 2-4 мг/кг в сутки), препараты магния (магнерот, магнеВ6) по 1/4-1 таблетке — 2-3 раза в день, курсом на 1 мес, милдронат (250 мг — 1-2 раза в день, курсом на 3 нед).
3. Мембранопротекторы и антиоксиданты: витамины Е, А, цитохром С (4,0 мл внутримышечно или внутривенно № 5-10), ксидифон, веторон (от 2 до 7 капель 1 раз в день после еды, курсом на 1 мес), актовегин (20-40 мг внутримышечно 5-10 дней).
4. Сосудистые препараты: пентоксифиллин, пармидин (по 1/2-1 таблетке 2-3 раза в день в зависимости от возраста, курсом на 1 мес), циннаризин.
5. Антиаритмические средства I-IV класса: амиодарон, ритмонорм (5-10 мг/кг в сутки, курсом 6-12 мес), атенолол (0,5-1 мг/кг в сутки), бисопролол (0,1-0,2 мг/кг в сутки), соталекс (1-2 мг/кг в сутки), этацизин (1-2 мг/кг в сутки в 3 приема), аллапинин (1-1,5 мг/кг в сутки в 3 приема).
Атриовентикулярная (узловая) непароксизмальная тахикардия
 Атриовентрикулярные блокады
Атриовентрикулярные блокадыВнутрижелудочковые блокады
Внутрипредсердные блокады
Диагностика атриовентикулярных блокад
pactehok.ru
Формы
По локализации источника второго ритма выделяют следующие виды парасистолии:
- Желудочковая,
- Предсердная,
- Суправентрикулярная,
- Из синусового узла,
- Сочетанная.
Электрокардиографическая классификация парасистолии:
- Брадикардическая,
- Тахикардическая,
- Интермиттирующая,
- Переходная - атипичная,
- Множественная,
- Искусственная.
Причины
Парасистолию вызывают сердечные и внесердечные причины. Существует также идиопатическая форма болезни, при которой какие-либо причины не обнаруживаются.

К кардиологическим причинам относятся:
- Ишемия миокарда,
- Острая коронарная недостаточность,
- Миокардит различной этиологии,
- Кардиомиопатия,
- Кардиосклероз,
- Хроническая сердечная недостаточность,
- Пороки сердца.
Прочие причины: гормональный дисбаланс, гипотиреоз или гипертиреоз, анемия, водно-электролитные расстройства в организме, гипергликемия, патология вегетативной нервной системы, неврозы, злоупотребление лекарствами.
Кардиомиоциты в отличии от остальных клеток живого организма автоматически вырабатывают импульсы, которые возникают в синусовом узле. Под воздействием патологических факторов в любом отделе сердца может сформироваться парасистолический центр, вызывающий преждевременные сокращения, экстрасистолы и даже мерцательную аритмию.
У спортсменов и здоровых людей причиной возникновения парасистолии является гипертонус блуждающего нерва. Миокард не может полностью расслабиться в диастолу, синусовый узел ослабевает, активным становится парасистолический очаг.
Симптоматика
Парасистолия клинически проявляется приступами учащенного сердцебиения, повышенной утомляемостью, слабостью, головокружением, нарушением сна, головной болью, плохой переносимостью транспорта, снижением работоспособности и прочими симптомами астеновегетативного синдрома. Боли в сердце обычно сопровождаются чувством страха и предобморочным состоянием. Лица с парасистолией ощущают сильные удары и толчки в грудной клетке, «замирание» сердца или его «остановку», «перебои», «провалы» или «пропущенные удары» в сердечном ритме.
Желудочковая парасистолия может протекать бессимптомно и обнаруживаться случайно на кардиограмме.
Диагностика
Диагностика парасистолии основывается на жалобах больного, данных анамнеза заболевания и жизни, физикального осмотра. Во время исследования пульса или аускультации сердца кардиолог может заподозрить наличие парасистолии по учащенному и неритмичному сердцебиению. Чтобы поставить окончательный диагноз, необходимо провести дополнительную диагностику, включающую лабораторные и инструментальные методы исследования.
- Основным диагностическим методом парасистолии является электрокардиография.
ЭКГ-признаки парасистолии: наличие двух, независимых друг от друга, ритмов; нарушение синусового ритма; периодические сливные сокращения; частота парасистол составляет 25-65 толчков в минуту; измерение интервала сцепления от начала зубца q - признак желудочковой парасистолии; измерение интервала сцепления от начала зубца P - признак предсердной парасистолии.
едсердная парасистолия встречается намного реже желудочковой. Парасистолические зубцы Р отличаются по форме от синусовых зубцов, предэктопические интервалы варьируются менее интенсивно. На ЭКГ парасистолы по форме похожи на желудочковые экстрасистолы. Но в отличии от экстрасистолии при данной патологии отсутствует четкая связь между парасистолами и основным синусовым ритмом, длительность интервала сцепления является непостоянной и нестабильной. - Холтеровское мониторирование электрокардиограммы позволяет установить разновидность парасистолии и место локализации ее очага.
- Велоэргометрия - нагрузочная проба, выполняемая под контролем ЭКГ. Эту методику проводят с целью обнаружения недостаточного кровоснабжения сердца и ишемии, которая может стать причиной парасистолии.
- УЗИ сердца с допплерографией - визуализация на экране монитора всего процесса сокращения миокарда.
- МРТ показывает полноценное, объёмное изображение сердца в любой плоскости, оценивает его объемы, состояние и функциональность.
- Лабораторная диагностика — клиническое исследование крови и мочи, исследование гормонального профиля организма.
Лечение
Лечение парасистолии заключается в использовании немедикаментозных, лекарственных, а также хирургических методов.
Немедикаментозная терапия
Немедикаментозное лечение заключается в соблюдении принципов здорового образа жизни:
- Выполнение физических упражнений,
- Правильное питание,
- Предупреждение психоэмоционального перенапряжения,
- Нормализация веса,
- Полноценный сон,
- Борьба с вредными привычками,
- Оптимальный режим труда и отдыха.

Медикаментозное лечение
- Метаболические средства, улучшающие обмен веществ в тканях — «Рибоксин», «Панангин», «Триметазидин», «Элькар», «Кудесан».
- Бета-адреноблокаторы — «Изоптин», «Обзидан», «Бисопролол», «Конкор».
- Антиаритмические препараты — «Дифенин», «Кордарон», «Пропанорм».
- Успокаительные средства растительного происхождения — «Экстракт валерианы», «Пустырник», «Настойка боярышника».
- Седативные препараты — «Персен», «Афобазол», «Тенотен».
- Стабилизаторы вегетативной регуляции — «Фенибут», «Пантогам», «Глутаминовая кислота».
- Антиоксиданты — витамины Е, А, никотиновая кислота, «Актовегин».
- Сосудистые препараты — «Пентоксифиллин», «Циннаризин».
- Статины в случае наружения липидного обмена — «Аторвастатин», «Ловастатин» , фибраты — «Фенофибрат», «Липанор».
sosudinfo.ru
Механизм развития
В норме возбуждение, обеспечивающее сокращения сердца в систолу, возникает в синоатриальном узле (СА-узел). Он представляет собой скопление особых кардиомиоцитов в ушке правого предсердия, способных спонтанно с определённой частотой генерировать электрический импульс. Это свойство называется автоматизмом.
Тем не менее, при различных врождённых патологиях или заболеваниях сердца, приводящих к изменению структуры миокарда, возможно либо формирование участков с замедленной проводимостью, которые затем проводят возбуждение в обратном направлении, либо скоплений импульсиндуцирующих кардиомиоцитов в отличном от СА-узла месте. В первом случае говорят об экстрасистолии по типу re-entry.
Многие учёные сходятся на мнении, что парасистолия – один из видов экстрасистолии. Его особенность – «автоматизм» эктопического очага. Т.е. комплексы генерируются с определённой частотой. В таком случае в сердце появляется 2 водителя ритма, каждый из которых генерирует свою линию импульсов.
Некоторые авторы считают, что, в отличие от СА-узла, парасистолический центр не подвластен влиянию нервной имульсации (как, например,замедление импульсации в СА-узле во время сна), воздействия гормонов и катехоламинов (учащение возбуждения в СА-узле при стрессе). На этом основаны научные исследования выявления «истинной парасистолии» на фоне создания «вагальной остановки сердца», когда при полном отключении СА-узла регистрируется ритм только из эктопического очага возбуждения.
Структурно эктопический очаг обычно «защищён» от пути распространения нормального импульса из СА-узла. Обычно это участок изменённой ткани (соединительной вместо кардиомиоцитов), который отграничивает эктопический очаг либо на входе (частый субстрат для формирования экстрасистол по типу re-entry), либо на выходе (более характерно для парасистолии).
Классификация

В зависимости от локализации эктопического очага выделяют:
- предсердную парасистолию
- атриовентрикулярную парасистолию
- желудочковую парасистолию.
Первые 2 вида объединяют в наджелудочковую парасистолию.
По частоте эктопического очага различают:
- брадикардитическую парасистолию – частота импульсов, генерируемых эктопическим очагом меньше, чем СА-узлом
- тахикардитическую парасистолию – частота из эктопического очага больше, чем основной ритм. Так как водители ритма в сердце работают по принципу «кто чаще генерирует импульсы, тот и главный», эктопический водитель ритма периодически становится основным. (Только периодически, так как зачастую в нём присутствует блок выхода – exit block – который периодически импульсы не пропускает). Ведущим эктопический ритм может стать и при развитии комбинированных аритмий – например, парасистолия + синдром слабости синусового узла.
Если ритм парасистол соотносится с основным ритмом определённым образом постоянно, то, как и для экстрасистол, возможны варианты тригеминии, бигеминии и т.д.
Преходящая (непостоянная) парасистолия называется интермиттирующей.
Этиология
Основой парасистолии служат структурные изменения ткани сердечной мышцы при
- гипертоническиой болезни;
- ишемической болезни сердца;
- хронической сердечной недостаточности;
- пороках строения сердца (например, при ХРБС) и т.д.
Желудочковая парасистолия у детей может наблюдаться при врождённой или наследственной патологии сердца. Кроме этого, блоком выхода для эктопического очага возбуждения могут послужить рубцы после оперативных вмешательств на сердце (как у детей, так и у взрослых).
Причиной парасистолии может послужить также постинфарктный синдром Дресслера.
В основе перестройки часто лежат гипоксические, воспалительные, дистрофические или гипертрофическое изменения ткани сердечной мышцы. Замещение кардиомиоцитов соединительной тканью создаёт субстрат для блока проведения нормального возбуждения («блок входа») или блока проведения возбуждения из эктопического очага.
Иногда парасистолия развивается при передозировке сердечных гликозидов.
Клиническая картина
Парасистолия умеренной частоты редко себя проявляет и довольно часто выявляется случайно. В случае тахисистолической формы приступы тахикардии могут ощущаться как эпизоды частого сердцебиения. Довольно часто парасистолия сочетается с другими аритмиями, симптомы которых и служат поводом к диагностике.
Диагностика

Основным методом диагностики в случае подозрения на парасистолию служит электрокардиография (ЭКГ) .
При этом парасистолы – это экстрасистолы, но имеющие определённые особенности.
ЭКГ признаки парасистолии:
- разный интервал сцепления (время от последнего нормального комплекса до парасистолического, считается по расстоянию RR на ЭКГ). Диагностической ценностью обладает разница более 0,06 с. Следует помнить, что такой вариант возможет и при политопной экстрасистолии, но
- одинаковая форма импульсов (в отличие от политопной экстрасистолии), что позволяет сделать вывод, что эктопический источник постоянно один и тот же. Но стоит помнить, что импульсы из эктопического очага могут совпадать по времени с импульсами из СА-узла, тогда комплекс на ЭКГ будет иметь другую форму («сливные комплексы», «fusion beats»);
- при длительной записи ЭКГ (например Холтеровское мониторирование ЭКГ) можно вычислить частоту автоматизма эктопического очага. Следует помнить 2 пункта. Во-первых, за счет наличия блока выхода не каждая генерация импульса обеспечит формирование полноценного ЭКГ-комплекса. Здесь стоит иметь в виду, что при общем варианте парасистолии можно вычислить наименьший интервал между комплексами. Более длительные промежутки будут кратны этому временному интервалу. Во-вторых, стоит помнить, что, как и любой другой источник возбуждения в сердце, эктопический парасистоличкеский очаг может работать аритмично.
Различают парасистолию с блоком выхода, когда интервалы между парасистолическими комплексами больше их наименьшего интервала, т.е. проводятся не все импульсы. В том случае, когда возбуждение из парасистолического очага происходит в полной мере с определённой частотой, а интервалы между импульсами соответствуют рассчитанной частоте автоматизма эктопического очага, говорят о парасистолии с простой интерференцией.

Форма комплекса на ЭКГ будет соответствовать расположения эктопического очага в сердце.
Предсердная парасистолия на ЭКГ характеризуется неизменёнными желудочковыми комплексами и наличием зубцов Р перед QRS (Р может быть отрицательным). При парасистолии из АВ-соединения комплекс QRS обычно наджелудочковой формы (узкий), зубца Р нет или он следует за комплексом QRS. Наджелудочковая парасистолия чаще брадикардитическая (35-60/мин), но иногда может быть тахикардитической, меняющейся частоты или интермиттирующей.
При желудочковой парасистолии на ЭКГ регистрируется уширенные комплексы QRS (>0.12сек). Они деформированы как при экстрасистолии или блокаде ножек пучка Гиса. По частоте эктопического ритма желудочковая парасистолия чаще тахикардитическая.
Лечение
Так как в большинстве случаев интермиттируящая парасистолия себя никак не проявляет, то многие люди не получают лечение.
Если же парасистолия выявлена в ходе обследования, стоит обратиться к кардиологу. Тем более это необходимо, если парасистолия проявляется симптомами (ощущение собственного сердцебиения и аритмичного сокращения сердца). Стоит помнить, что неправильный ритм работы сердца не позволяет ему адекватно расслабляться между сокращениями. Особенно страдает сердце при развитии выраженной тахикардии. В таком случае существенно сокращается время диастолы, в которую происходит наполнение кровью коронарных сосудов, питающих само сердце.
На первом этапе под наблюдением специалиста могут быть порекомендованы антиаритмические препараты (какие именно, устанавливает врач кардиолог в каждом конкретном случае).
Но если сохраняется постоянная парасистолия, то стоит вспомнить, что причина этой аритмии — в первую очередь структурная перестройка миокарда. Медикаментозное лечение не сможет изменить структуру ткани. Поэтому методом выбора при парасистолии часто служит абляция эктопического очага. Эта малоинвазивная процедура выполняется в высокотехнологичных центрах. С помощью специального устройства ангиохирург проникает в сердце и деактивирует предварительно вычисленный источник эктопического возбуждения.
В экстренных случаях развития выраженной тахикардии у пациента с подтверждённым диагнозом парасистолии стоит помнить, что вагусные манёвры (стимуляция блуждающего нерва для урежения ЧСС) могут не работать, т.к. иннервация сердца не предполагает парасимпатическую иннервацию эктопического очага возбуждения. Таким образом, можно будет подавить только те импульсы, которые исходят из СА-узла (см. выше исследование подтверждения парасистолии с помощью «вагальной остановки сердца»). Если же тахикардия обеспечивается импульсами из эктопического центра возбуждения, то она сохранится.
med-advisor.ru
Механизм развития
При парасистолии сердечный ритм задается не только импульсами, исходящими из синусового узла, но и из работающего в своем ритме (обычно в 25-65 импульсов в минуту) конкурентного узла, который независим от команд головного мозга, гормонов и даже лекарственных препаратов. Это приводит к тому, что сердечная мышца получает электрические импульсы то из синусового узла, то из участка парасистолии и в сердце происходит двойное ритмообразование, сопровождающееся наличием экстрасистолии или тахикардии. Иногда это происходит посменно и за сутки сердце человека испытывает до 20-30 тысяч таких ненормальных сокращений. Внеочередные сокращения могут не ощущаться человеком или описываются как дополнительный «толчок», «переворот», «кувыркание», «остановка» или «перебой».
Причины

Парасистолии могут провоцироваться сердечными и внесердечными патологиями.
Сердечные причины :
- миокардит;
- кардиомиопатия;
- инфаркт миокарда;
- пролапс митрального клапана;
- сердечная недостаточность.
Внесердечные причины :
- гормональные нарушения;
- дисфункции щитовидной железы (гипер- или гипотиреоз);
- сахарный диабет;
- заболевания надпочечников;
- анемия;
- нарушения электролитного баланса крови;
- дисбаланс в функционировании вегетативной нервной системы;
- передозировка лекарственных препаратов (сердечных гликозидов, препаратов калия и др.).
В некоторых случаях причину развития нарушения ритма не удается установить – такая форма парасистолии называется идиопатической .
Симптомы
В некоторых случаях парасистолия никак не ощущается пациентом и выявляется случайно во время проведения ЭКГ. Основными электрокардиографическими признаками этого состояния являются:
- наблюдается закон кратности у всех межэктопических интервалов;
- неустойчивость интервалов сцепления;
- частота парасистол составляет около 25-65 толчков в минуту;
- наличие сливных желудочковых комплексов при совпадении парасистолического и синусового комплекса;
- парасистолы нарушают регулярность синусового ритма.
Другие пациенты с парасистолией могут предъявляться жалобы на:
- повышенную слабость;
- снижение работоспособности;
- ощущения «толчков», «переворотов», «замирания» сердца;
- сердцебиение;
- боли в области сердца, сопровождающиеся чувством страха;
- предобморочные состояния.
При наличии у пациента заболеваний сердечно-сосудистой системы парасистолия может осложняться:
- фибрилляцией желудочков, приводящей к внезапной коронарной смерти;
- сердечной недостаточностью.
Диагностика

Врач может заподозрить наличие парасистолии во время исследования пульса или аускультации сердечных тонов. Окончательный диагноз этого состояния может быть поставлен только после проведения ЭКГ или Холтер-ЭКГ.
Для выявления причин парасистолии и оценки состояния больного рекомендуются следящие виды обследования:
- анализ анамнеза болезни, жизни и семейного анамнеза больного;
- физикальное обследование;
- общий анализ мочи и крови;
- биохимический анализ крови (на общий холестерин, холестерин низкой и высокой плотности, сахар, уровень калия);
- анализ крови на гормоны щитовидной железы;
- нагрузочные тесты (тредмил-тест и велоэргометрия);
- Эхо-КГ;
- МРТ сердца;
- электрофизиологическое обследование.
Лечение
- отказаться от употребления спиртных напитков и курения;
- соблюдать режим сна;
- отказаться от переедания и употребления горячих и острых блюд, кофе и крепкого чая;
- включать в рацион большее количество продуктов богатых клетчаткой;
- исключить интенсивные психоэмоциональные нагрузки и переутомление;
- контролировать массу тела.
Назначение медикаментозной терапии может выполняться только врачом после определения причины развития парасистолии. Кроме препаратов, направленных на лечение основного заболевания, больному может рекомендоваться прием таких лекарственных средств:

При плохой переносимости парасистолии и неэффективности медикаментозной терапии больному может порекомендоваться хирургическая операция. Это малоинвазивное вмешательство выполняется при помощи введения через бедренные артерии или вены нижних конечностей специального проводника, излучающего радиочастотный импульс. Участок зарождения парасистолии разрушают при помощи абляции. При наличии одного парацентра для 100% избавления от этой проблемы достаточно одной операции, но при присутствии множественных очагов генерации электрических импульсов больному может понадобиться проведение повторного вмешательства.
doctor-cardiologist.ru
Сердце - это орган со сложной структурой. При любом нарушении его работы возникают различные болезни. Большинство недугов приносят потенциальную угрозу жизни человека. Очень важно следить за состоянием и не допускать любых неполадок.
Реполяризация миокарда - это процедура восстановления мембраны нервной клетки, через которую проходил нервный импульс. Во время перемещения его изменяется структура мембраны, что позволяет ионам легко двигаться через нее. Диффузные ионы при движении в обратную сторону восстанавливают электрический заряд мембраны. Этот процесс приводит нерв в состояние готовности, и он может продолжать передачу импульсов.
Нарушение процессов реполяризации встречается у взрослых от пятидесяти лет, которые жалуются на боли в области сердца. Эти процессы расценивают как проявление ишемической либо гипертонической болезни сердца. Выявляют неполадки таких действий при прохождении ЭКГ.
Причины
Нарушения реполяризации могут быть вызваны различными факторами. Выделяют три группы причин:
- Патологии нейроэндокринной системы. Она регулирует работу сердца и сосудов.
- Заболевания сердца: гипертрофия, ишемия и нарушение электролитного баланса.
- Прием лекарств, которые негативно отражаются на работе сердца.
Нарушение процессов реполяризации в миокарде может быть вызвано и неспецифическими причинами. Такое явление встречается у подростков и во многих случаях исчезает самопроизвольно, без применения лекарственных препаратов. Иногда же требуется проведение лечения.
Неспецифические нарушения могут также произойти по причине физической перегрузки (от спорта или на работе), стресса, при изменении гормонального фона (беременности или менопаузе).
Изменения ЭКГ
Нарушение реполяризации миокарда часто протекает бессимптомно, что крайне опасно для жизни человека. Обнаружить патологию можно случайно при прохождении обследования ЭКГ.
Изменения, по которым можно установить диагноз, видны на кардиограмме; можно различить нарушение реполяризации желудочков и предсердий.
- На наличие деполяризации предсердия указывает зубец P.
- На кардиограмме зубцы Q и S опущены вниз (отрицательны), а R, наоборот, - вверх (положительный), это указывает на деполяризацию миокарда желудочков. При этом положительных зубцов R может быть несколько.
- Отклонение положения зубца T является характерным признаком реполяризации желудочков.
Формой протекания патологии является синдром ранней реполяризации, когда процессы восстановления электрозаряда происходят раньше положенного срока. На кардиограмме этот синдром отображается так:
- от точки J сегмент ST начинает подъем вверх;
- в нисходящей части зубца R появляются необычные зазубрины;
- на подъеме ST в кардиограмме образуется вогнутость, которая направлена вверх;
- зубец T становится узким и асимметричным.
Разобраться в тонкостях результата ЭКГ сможет только квалифицированный врач, который назначит соответствующее лечение.
Течение без симптомов отмечается не во всех случаях нарушения процесса реполяризации. Иногда патология может проявиться при активной физической деятельности. При этом у пациента возникает изменение сердечного ритма.
Также заболеванию могут сопутствовать:
- боли в голове;
- быстрая утомляемость;
- головокружение.
Через некоторое время приходят боли в сердце, учащается ритм сердцебиений, повышается потоотделение. Эти симптомы не относятся к специфическим, и при их возникновении нужно дифференцировать болезнь от других сердечных заболеваний.
Помимо перечисленных симптомов, пациент испытывает чрезмерную раздражительность и плаксивость. Боли в сердце характеризуются колющими либо режущими ощущениями с нарастанием. При реполяризации нижней стенки левого желудочка у человека от тяжелого физического труда кружится голова, в глазах появляются «мушки», повышается артериальное давление.
Если вовремя не приступить к терапии, то симптомы становятся более выраженными и длительными по времени. Пациент начинает испытывать одышку, а на ногах возникают отеки.
Лечение
Терапия нарушений реполяризации зависит от причины, вызвавшей патологию. Если же такая причина не выявлена, при лечении применяют:
- Комплексы витаминов и минералов. Они помогают восстановить деятельность сердца, обеспечивая поступление полезных веществ и микроэлементов.
- Бета-блокаторы (Анаприлин, Панангин).
- Кортикотропные гормоны. Оказывают позитивное воздействие на деятельность сердца.
- Гидрохлорид кокарбоксилазы. Способствует восстановлению обмена углеводов и оказывает положительное воздействие на сердечно-сосудистую систему.
Пациента берут на диспансерный учет, периодически контролируя результаты лечения повторным проведением ЭКГ.
Давление 130 на 70: это нормально или нет?
Повысить артериальное давление до 130/70 может хронический стресс, конфликт, дефицит сна, сильная умственная или физическая усталость, употребление алкогольных напитков и др. факторы. Через небольшое время АД нормализуется.
Давление 130/70 – это нормально или нет? В медицинской практике артериальные значения рассматриваются одним из вариантов нормы. При условии, что пациент чувствует себя хорошо, отсутствуют тревожные симптомы в виде головной боли, головокружений, постоянной усталости.
Во время беременности повышение кровяного «напора» требует особого внимания. Если у будущей мамы возрастает АД, то ее госпитализируют. В действительности, ситуация не является опасной, просто врачи перестраховываются.
Значения выше нормы могут быть постоянно повышенными. Иногда наблюдается их снижение до 120/80 мм ртутного столба – идеальные показатели. Когда цифры начинают резко возрастать, требуется лечение.
АД 130/70, что это значит?
Когда человек себя чувствует хорошо, показатели являются высокой нормой. Если ухудшается самочувствие, то ставят диагноз предгипертония либо предгипотензия, так как верхний параметр увеличен, а нижнее значение меньше нормы.
АД 132-133/70 говорит о большой пульсовой разнице, что способно указывать на аномальные процессы в человеческом организме. СД 130, а ДД 70 абсолютно нормальны для взрослых мужчин, не имеющих ожирения. При этом пульс должен быть 70 ударов в минуту.
Также показатели в пределах нормы для гипертоников, лиц, занимающихся спортом профессионально, пациентов пожилой возрастной группы.
Параметры настораживают у следующих людей:
- Гипотоники.
- Беременные женщины.
- Дети.
- Подростки.
Трактовать артериальное давление 130 на 70 можно по-разному. Часто норма, редко – патология. Имеют значения остальные нюансы клинической картины, сопутствующие заболевания, возраст пациента и пр. факторы.
Причины повышения кровяного давления
Если отмечается показатель 130 на 70, давление можно трактовать как норму или патологию. В первом варианте это может быть «рабочее» АД человека. И его снижение повлечет ухудшение самочувствия, головную боль, звон в ушах, повышенную потливость.
Повышение способно быть временным под воздействием негативного фактора. Сильный стресс, дефицит сна, отдыха, чрезмерная нагрузка (физическая или умственная). Нормализуется самостоятельно в течение небольшого времени.
Если СД 134-135, а ДД – 70-72 – показатели не «рабочие», пагубные факторы отсутствуют, можно говорить о сбое в организме. Выделяют много причин, приводящих к повышению кровяного «напора»:
- Неправильный рацион – злоупотребление солью, алкоголем.
- Ослабление тонуса кровеносных сосудов.
- Патологии почек.
- Ожирение, нарушение обменных процессов в организме.
- Гормональный дисбаланс.
- Сердечные заболевания.
- Дефицит полезных компонентов.
Первичная гипертензия подразумевает воздействие нескольких причин. В большинстве случаев их определить не удается. Вторичная гипертония обусловлена прогрессирование какого-либо заболевания, выступает симптомом.
Если при показателях 130/70 у пациента наблюдаются негативные факторы, его включают в группу риска гипертонической болезни.
Артериальное давление и беременность
 Во время вынашивания ребенка женский организм подвергается двойной нагрузке, выявляются гормональные изменения. Вследствие этого показатели пульса, кровяного давления и др. могут периодически варьироваться.
Во время вынашивания ребенка женский организм подвергается двойной нагрузке, выявляются гормональные изменения. Вследствие этого показатели пульса, кровяного давления и др. могут периодически варьироваться.
Если давление 130 на 70 при беременности, то будущую маму госпитализируют. Опасности для здоровья нет, поэтому чаще всего это необоснованно.
Предпосылкой к госпитализации становятся жалобы пациентки. Болят виски и затылок, бывают обмороки, резкое ухудшение самочувствия. Отметим, недомогание может быть вызвано другими обстоятельствами, поэтому нужно определить, что «виновато» именно давление.
Для этого проводится измерение показателей:
- Если первое измерение показало давление 133 на 77, то проводится повторный замер спустя 15 минут. Пациентке не рассказывают о подозрениях, чтобы исключить нервное состояние, приводящее к еще большему увеличению цифр на тонометре.
- Через четыре и шесть часов осуществляются последовательные замеры СД и ДД.
Если во время беременности 4 измерения показали повышенное АД, то говорят об артериальной гипертонии.
Увеличение значений во время вынашивания ребенка повышает риск отслоения плаценты и нарушения кровообращения между мамой и ребенком.
Когда значения 130/70 опасны?
 Когда систолическое значение варьируется 124-130, а диастолический показатель 70-75, при этом вызывает значительное ухудшение состояние, нужно обратиться к врачу. При высокой чувствительности организма к увеличению АД, у больных может болеть и кружиться голова, наблюдается тошнота.
Когда систолическое значение варьируется 124-130, а диастолический показатель 70-75, при этом вызывает значительное ухудшение состояние, нужно обратиться к врачу. При высокой чувствительности организма к увеличению АД, у больных может болеть и кружиться голова, наблюдается тошнота.
В большинстве клинических картин такие значения не влияют на состояние человека. Симптомы выявляются в тех случаях, когда показатели начинают скакать либо стремительно расти. Легкая слабость часто списывается на дефицит сна, отдыха, хотя виной тому АД.
Боли в сердце при таких значениях выявляются крайне редко. Повышение СД и ДД увеличивает риск патологий сердца и сосудов, заболеваний глаз и мочевыделительной системы.
Цифры 130/70 представляют опасность, если сопровождаются проявлениями:
- Частые головные боли и головокружения.
- Шум и звон в ушах.
- Тошнота, рвота.
- Нарушение координации.
- Периодические обмороки и помутнение сознания.
Что нужно делать в этой ситуации, расскажет доктор, после диагностики. Она включает в себя анализ крови и мочи, ультразвуковое исследование, ЭКГ и другие методы в соответствии с клиникой.
Нужно ли снижать АД?
 Артериальное давление 130 на 71-75 может обозначать норму или патологию. Когда нижний показатель возрастает до 100 или вовсе до 110, говорят об изолированной диастолической гипертонии. Часто причины нарушения связаны с работой почек и надпочечников.
Артериальное давление 130 на 71-75 может обозначать норму или патологию. Когда нижний показатель возрастает до 100 или вовсе до 110, говорят об изолированной диастолической гипертонии. Часто причины нарушения связаны с работой почек и надпочечников.
Чаще всего медикаментозное лечение не требуется. Незначительное повышение редко ухудшает самочувствие человека. Врач может порекомендовать пересмотреть свое меню, отказаться от вредных привычек.
Такие мероприятия помогают поддерживать АД на нужном уровне. Если оно начинает стремительно расти, то ищут причины. Если это вторичная форма болезни, то терапия направлена на излечение «источника».
При диагнозе первичная гипертония назначают гипотензивные таблетки, воздействующие на механизмы увеличения цифр на тонометре.
Как предупредить гипертонию?
 К своему здоровью нужно относиться внимательно. Небольшое повышение способно перерасти в стремительный скачок АД вплоть до гипертонического криза.
К своему здоровью нужно относиться внимательно. Небольшое повышение способно перерасти в стремительный скачок АД вплоть до гипертонического криза.
Существует большая вероятность, что незначительный рост СД вскоре перерастет в «полноценную» гипертоническую болезнь. 130 на 70 – это уже сигнал организма, требующий коррекции.
Стресс и невроз – это факторы, влияющие на АД. Нужно избегать стрессовых ситуаций, нормализовать свой эмоциональный фон. На ночь можно выпить чай с мятой или мелиссой – обладают легким седативным действием.
Предупредить болезнь реально. Необходимо придерживаться правил:
- Пересмотреть питание. Ограничить потребление жирных, соленых, острых, мучных блюд.
- Сократить употребление кофе. Цикорий понижает давление, поэтому станет прекрасной альтернативой.
- Физическая активность. Можно ходить в тренажерный зал, если нет медицинских противопоказаний. Гулять по свежему воздуху каждый день. Спорт предотвращает кислородное голодание, улучшает состояние сосудов.
- Курение и алкоголь уже при имеющихся предпосылках к гипертонии усугубляют течение заболевания. От них лучше отказаться.
- Следить за своими артериальными показателями и пульсом. Можно полученные результаты записывать в тетрадь, что позволит проследить динамику изменений.
- Нормализовать вес, если имеются лишние килограммы.
- Принимать витаминные и минеральные комплексы.
На раннем этапе можно привести АД к норме посредством простых способов. Если не соблюдать правила, со временем незначительное возрастание приведет к плачевному результату.
Лучшее современное средство от гипертонии и высокого давления. 100% гарантия контроля давления и отличная профилактика!
ЗАДАТЬ ВОПРОС ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Тема вопроса:
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?
Кардиовизор - за что платите деньги?
 Начнем с того, что кардиовизор – это действительно существующий медицинский прибор и вероятнее всего он даже прошел всю необходимую сертификацию. И тут нет ничего удивительного, ведь прибор по принципу работы ничем не отличается от электрокардиографа времен 1946 года, чего бы его не сертифицировали?
Начнем с того, что кардиовизор – это действительно существующий медицинский прибор и вероятнее всего он даже прошел всю необходимую сертификацию. И тут нет ничего удивительного, ведь прибор по принципу работы ничем не отличается от электрокардиографа времен 1946 года, чего бы его не сертифицировали?
Почему времен 1946? А потому, что он имеет всего четыре отведения (прищепки одевающиеся на руки и ноги). Именно до 1946 года стандартный кардиограф имел столько же отведений, затем он был усовершенствован и к нему ввели еще 6 дополнительных грудных отведений, помните, те, которые располагаются на груди. И они были введены не просто так, а специально для того чтобы дать возможность оценивать состояние миокарда не только его боковой и задней стенки, а еще и передней. Именно в области передней стенки чаще всего происходят изменения, а кардиовизор, обратите внимание, их не имеет.
 Таким образом, мы разобрались, что кардиовизор это, по сути, ЭКГ аппарат у которого отсутствует ряд очень важных отведений. Но вот что подкупает: данные полученные в ходе обследования на нем обрабатывает компьютер по какому-то алгоритму.
Таким образом, мы разобрались, что кардиовизор это, по сути, ЭКГ аппарат у которого отсутствует ряд очень важных отведений. Но вот что подкупает: данные полученные в ходе обследования на нем обрабатывает компьютер по какому-то алгоритму.
Затем результат предоставляется в виде картинки — красивой, красочной, которая как бы «понятна» пациенту да еще ко всему этому прилагается какое-то абстрактное описание того, что там было обнаружено. Это хорошо продуманный психологический момент, все рассчитано на сомневающихся пациентов, создается впечатление, что человек может сам понять, что с ним происходит. Это ведь не привычные загадочные закорючки на бумаге, а — картинка сердца, да еще цветная! Зелененький, желтенький, красненький вот тут чуток и тут … но что вы по нему поймете, кардиологу представляется с трудом.
Еще больше настораживает утверждение о том, что кардиовизор может замечать малейшие изменения? происходящие в сердечной мышце. Любой врач вам подтвердит, что ЭКГ у многих пациентов не меняется годами и даже десятилетиями, но эта стабильность всегда оценивается врачом. При анализе кардиограммы почти всегда приходится иметь дело с различными погрешностями регистрации: артефактами, наводками, дрейфом изолинии, некачественно наложенными электродами и еще многим другим. В случае же с кардиовизором все это делает компьютер, и он ничего этого не учитывает, идеального алгоритма не придумали даже самые серьезные компании, специализирующиеся на выпуске профессионального оборудования. Более того, даже квалифицированный специалист периодически сталкивается со сложностями. Поэтому, ввиду всеx этих нюансов, кардиовизор каждый раз и выдает разные результаты, создавая таким образом впечатление о якобы происходящих в сердце изменений: то хороших, то плохих.
Идем дальше. Картинка, предоставляемая пациенту, вообще не выдерживает никакой критики: с точки зрения электрофизиологии данный аппарат не способен оценить состояние передней стенки сердца (нет грудных отведений, об этом мы говорили ранее), а она так красочно раскрашена на демонстрационных материалах!
Еще более безрадостно обстоят дела с практическим смыслом этого «уникального» прибора: Ни в одной из существующих в настоящее время рекомендаций по кардиологии, как в нашей стране, так и за рубежом, кардиовизор никак ни фигурирует! Следовательно, результаты данного исследования никак не могут быть использованы врачом для диагностики и лечения. Это абсолютно бесполезный аппарат. Если вам предлагают пройти обследование на нем в стенах медучреждения, то рекомендую бежать оттуда и как можно скорее – это чистой воды выкачивание денег. Еще раз повторяюсь: данные полученные в ходе этого исследования не могут повлиять на диагноз и тактику лечения, зачем же его тогда делать!? Рассуждайте логически!
А вот те комплексы, которые предлагают использовать дома, в общем-то, могут принести пользу. Иметь дома портативный ЭКГ аппарат тем пациентам, у которых есть аритмия, неуловимая при визитах к врачу, может быть полезно. Почувствовал себя плохо — зарегистрировал ЭКГ, отнес ее к врачу и многое может проясниться. Но кардиовизор регистрирует всего одно отведение (только оно фиксируется на записи), уж если на то пошло, то кардиовизор по цене стоит почти как обычный портативный ЭКГ аппарат, может тогда лучше купить его и научиться им пользоваться?
Напоследок хотелось бы отметить, что данная статья написана только для того, чтобы люди далекие от медицины понимали за что они платят деньги, так как с юридической точки зрения никакого мошенничества в этом нет: вы покупаете прибор, который показывает то, что было заявлено, а то что использовать эти данные на практике невозможно – это ваши проблемы.
Кардиология
Глава 5. Анализ
электрокардиограммы
в. Нарушения проводимости. Блокада передней ветви левой ножки пучка Гиса, блокада задней ветви левой ножки пучка Гиса, полная блокада левой ножки пучка Гиса, блокада правой ножки пучка Гиса, АВ -блокада 2 степени и полная АВ -блокада.
г. Аритмии см. гл. 4.
VI. Электролитные нарушения
А. Гипокалиемия. Удлинение интервала PQ. Расширение комплекса QRS (редко). Выраженный зубец U, уплощенный инвертированный зубец T, депрессия сегмента ST, незначительное удлинение интервала QT.
Б. Гиперкалиемия
Легкая (5,56,5 мэкв/л). Высокий остроконечный симметричный зубец T, укорочение интервала QT.
Умеренная (6,58,0 мэкв/л). Уменьшение амплитуды зубца P; удлинение интервала PQ. Расширение комплекса QRS, снижение амплитуды зубца R. Депрессия или подъем сегмента ST. Желудочковая экстрасистолия.
Тяжелая (911 мэкв/л). Отсутствие зубца P. Расширение комплекса QRS (вплоть до комплексов синусоидальной формы). Медленный или ускоренный идиовентрикулярный ритм, желудочковая тахикардия, фибрилляция желудочков, асистолия.
В. Гипокальциемия. Удлинение интервала QT (вследствие удлинения сегмента ST).
Г. Гиперкальциемия. Укорочение интервала QT (вследствие укорочения сегмента ST).
VII. Действие лекарственных средств
А. Сердечные гликозиды
Терапевтическое действие. Удлинение интервала PQ. Косонисходящая депрессия сегмента ST, укорочение интервала QT, изменения зубца T (уплощенный, инвертированный, двухфазный), выраженный зубец U. Снижение ЧСС при мерцательной аритмии.
Токсическое действие. Желудочковая экстрасистолия, АВ -блокада, предсердная тахикардия с АВ -блокадой, ускоренный АВ -узловой ритм, синоатриальная блокада, желудочковая тахикардия, двунаправленная желудочковая тахикардия, фибрилляция желудочков.
А. Дилатационная кардиомиопатия. Признаки увеличения левого предсердия, иногда правого. Низкая амплитуда зубцов, псевдоинфарктная кривая, блокада левой ножки пучка Гиса, передней ветви левой ножки пучка Гиса. Неспецифические изменения сегмента ST и зубца T. Желудочковая экстрасистолия, мерцательная аритмия.
Б. Гипертрофическая кардиомиопатия. Признаки увеличения левого предсердия, иногда правого. Признаки гипертрофии левого желудочка, патологические зубцы Q, псевдоинфарктная кривая. Неспецифические изменения сегмента ST и зубца T. При апикальной гипертрофии левого желудочка гигантские отрицательные зубцы T в левых грудных отведениях. Наджелудочковые и желудочковые нарушения ритма.
В. Амилоидоз сердца. Низкая амплитуда зубцов, псевдоинфарктная кривая. Мерцательная аритмия, АВ -блокада, желудочковые аритмии, дисфункция синусового узла.
Г. Миопатия Дюшенна. Укорочение интервала PQ. Высокий зубец R в отведениях V 1 , V 2 ; глубокий зубец Q в отведениях V 5 , V 6 . Синусовая тахикардия, предсердная и желудочковая экстрасистолия, наджелудочковая тахикардия.
Д. Митральный стеноз. Признаки увеличения левого предсердия. Наблюдается гипертрофия правого желудочка, отклонение электрической оси сердца вправо. Часто мерцательная аритмия.
Е. Пролапс митрального клапана. Зубцы T уплощенные или отрицательные, особенно в III отведении; депрессия сегмента ST, незначительное удлинение интервала QT. Желудочковая и предсердная экстрасистолия, наджелудочковая тахикардия, желудочковая тахикардия, иногда мерцательная аритмия.
Ж. Перикардит. Депрессия сегмента PQ, особенно в отведениях II, aVF, V 2 V 6 . Диффузный подъем сегмента ST выпуклостью вверх в отведениях I, II, aVF, V 3 V 6 . Иногда депрессия сегмента ST в отведении aVR (в редких случаях в отведениях aVL, V 1 , V 2). Синусовая тахикардия, предсердные нарушения ритма. ЭКГ -изменения проходят 4 стадии:
подъем сегмента ST, зубец T нормальный;
сегмент ST опускается к изолинии, амплитуда зубца T снижается;
сегмент ST на изолинии, зубец T инвертированный;
сегмент ST на изолинии, зубец T нормальный.
З. Большой перикардиальный выпот. Низкая амплитуда зубцов, альтернация комплекса QRS. Патогномоничный признак полная электрическая альтернация (P, QRS, T).
И. Декстрокардия. Зубец P отрицателен в I отведении. Комплекс QRS инвертирован в I отведении, R/S < 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
К. Дефект межпредсердной перегородки. Признаки увеличения правого предсердия, реже левого; удлинение интервала PQ. RSR" в отведении V 1 ; электрическая ось сердца отклонена вправо при дефекте типа ostium secundum, влево при дефекте типа ostium primum. Инвертированный зубец T в отведениях V 1 , V 2 . Иногда мерцательная аритмия.
Л. Стеноз легочной артерии. Признаки увеличения правого предсердия. Гипертрофия правого желудочка с высоким зубцом R в отведениях V 1 , V 2 ; отклонение электрической оси сердца вправо. Инвертированный зубец T в отведениях V 1 , V 2 .
М. Синдром слабости синусового узла. Синусовая брадикардия, синоатриальная блокада, АВ -блокада, остановка синусового узла, синдром брадикардии-тахикардии, наджелудочковая тахикардия, мерцание/трепетание предсердий, желудочковая тахикардия.
IX. Другие заболевания
А. ХОЗЛ . Признаки увеличения правого предсердия. Отклонение электрической оси сердца вправо, смещение переходной зоны вправо, признаки гипертрофии правого желудочка, низкая амплитуда зубцов; тип ЭКГ S I S II S III . Инверсия зубца T в отведениях V 1 , V 2 . Синусовая тахикардия, АВ -узловой ритм, нарушения проводимости, включая АВ -блокаду, замедление внутрижелудочковой проводимости, блокады ножки пучка Гиса.
Б. ТЭЛА . Синдром S I Q III T III , признаки перегрузки правого желудочка, преходящая полная или неполная блокада правой ножки пучка Гиса, смещение электрической оси сердца вправо. Инверсия зубца T в отведениях V 1 , V 2 ; неспецифические изменения сегмента ST и зубца T. Синусовая тахикардия, иногда предсердные нарушения ритма.
В. Субарахноидальное кровоизлияние и другие поражения ЦНС . Иногда патологический зубец Q. Высокий широкий положительный или глубокий отрицательный зубец T, подъем или депрессия сегмента ST, выраженный зубец U, выраженное удлинение интервала QT. Синусовая брадикардия, синусовая тахикардия, АВ -узловой ритм, желудочковая экстрасистолия, желудочковая тахикардия.
Г. Гипотиреоз. Удлинение интервала PQ. Низкая амплитуда комплекса QRS. Уплощенный зубец T. Синусовая брадикардия.
Д. ХПН . Удлинение сегмента ST (вследствие гипокальциемии), высокие симметричные зубцы T (вследствие гиперкалиемии).
Е. Гипотермия. Удлинение интервала PQ. Зазубрина в конечной части комплекса QRS (зубец Осборна см. ). Удлинение интервала QT, инверсия зубца T. Синусовая брадикардия, мерцательная аритмия, АВ -узловой ритм, желудочковая тахикардия.
ЭКС . Основные типы электрокардиостимуляторов описываются трехбуквенным кодом: первая буква указывает, какая камера сердца стимулируется (A A trium предсердие, V V entricle желудочек, D D ual и предсердие, и желудочек), вторая буква активность какой камеры воспринимается (A, V или D), третья буква обозначает тип реагирования на воспринимаемую активность (I I nhibition блокирование, T T riggering запуск, D D ual и то, и другое). Так, в режиме VVI и стимулирующий, и воспринимающий электроды располагаются в желудочке, а при возникновении спонтанной активности желудочка стимуляция его блокируется. В режиме DDD как в предсердии, так и в желудочке расположены по два электрода (стимулирующий и воспринимающий). Тип реагирования D означает, что при возникновении спонтанной активности предсердия стимуляция его будет блокироваться, и через запрограммированный промежуток времени (AV-интервал) будет выдан стимул на желудочек; при возникновении же спонтанной активности желудочка, напротив, будет блокироваться стимуляция желудочка, а через запрограммированный VA-интервал запустится стимуляция предсердия. Типичные режимы однокамерной ЭКС VVI и AAI. Типичные режимы двухкамерной ЭКС DVI и DDD. Четвертая буква R (R ate-adaptive адаптивный) означает, что кардиостимулятор способен увеличивать частоту стимуляции в ответ на изменение двигательной активности или зависящих от уровня нагрузки физиологических параметров (например, интервала QT, температуры).
А. Общие принципы интерпретации ЭКГ
Оценить характер ритма (собственный ритм с периодическим включением стимулятора или навязанный).
Определить, какая камера (камеры) стимулируется.
Определить, активность какой камеры (камер) воспринимается стимулятором.
Определить запрограммированные интервалы кардиостимулятора (интервалы VA, VV, AV) по артефактам стимуляции предсердий (A) и желудочков (V).
Определить режим ЭКС . Необходимо помнить, что ЭКГ -признаки однокамерной ЭКС не исключают возможности наличия электродов в двух камерах: так, стимулированные сокращения желудочков могут отмечаться как при однокамерной, так и при двухкамерной ЭКС , при которой желудочковая стимуляция следует через определенный интервал после зубца P (режим DDD).
Исключить нарушения навязывания и детекции:
а. нарушения навязывания: имеются артефакты стимуляции, за которыми не следуют комплексы деполяризации соответствующей камеры;
б. нарушения детекции: имеются артефакты стимуляции, которые при нормальной детекции предсердной или желудочковой деполяризации должны быть блокированы.
Б. Отдельные режимы ЭКС
AAI. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС , то запускается предсердная стимуляция с постоянным интервалом AA. При спонтанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала AA спонтанная деполяризация предсердий не повторяется, запускается предсердная стимуляция.
VVI. При спонтанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала VV спонтанная деполяризация желудочков не повторяется, запускается желудочковая стимуляция; в противном случае счетчик времени вновь сбрасывается, и весь цикл начинается сначала. В адаптивных VVIR-кардиостимуляторах частота ритма увеличивается с возрастанием уровня физической нагрузки (до заданной верхней границы ЧСС ).

DDD. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС , запускается предсердная (A) и желудочковая (V) стимуляция с заданными интервалами между импульсами A и V (интервал AV) и между импульсом V и последующим импульсом A (интервал VA). При спонтанной или навязанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала VA. Если в этом интервале возникает спонтанная деполяризация предсердий, то предсердная стимуляция блокируется; в противном случае выдается предсердный импульс. При спонтанной или навязанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала AV. Если в этом интервале возникает спонтанная деполяризация желудочков, то желудочковая стимуляция блокируется; в противном случае выдается желудочковый импульс.

В. Дисфункция кардиостимулятора и аритмии
Нарушение навязывания. За артефактом стимуляции не следует комплекс деполяризации, хотя миокард не находится в стадии рефрактерности. Причины: смещение стимулирующего электрода, перфорация сердца, увеличение порога стимуляции (при инфаркте миокарда, приеме флекаинида , гиперкалиемии), повреждение электрода или нарушение его изоляции, нарушения генерации импульса (после дефибрилляции или вследствие истощения источника питания), а также неправильно заданные параметры ЭКС .

Нарушение детекции. Счетчик времени кардиостимулятора не сбрасывается при возникновении собственной или навязанной деполяризации соответствующей камеры, что приводит к возникновению неправильного ритма (навязанный ритм накладывается на собственный). Причины: низкая амплитуда воспринимаемого сигнала (особенно при желудочковой экстрасистолии), неправильно заданная чувствительность кардиостимулятора, а также причины, перечисленные выше (см. ). Часто бывает достаточно перепрограммировать чувствительность кардиостимулятора.

Сверхчувствительность кардиостимулятора. В ожидаемый момент времени (по прошествии соответствующего интервала) стимуляции не происходит. Зубцы T (зубцы P, миопотенциалы) ошибочно интерпретируются как зубцы R, и счетчик времени кардиостимулятора сбрасывается. При ошибочной детекции зубца T с него начинается отсчет VA-интервала. В этом случае чувствительность или рефрактерный период детекции необходимо перепрограммировать. Можно также установить отсчет интервала VA с зубца T.

Блокирование миопотенциалами. Миопотенциалы, возникающие при движениях рук, могут неверно восприниматься как потенциалы от миокарда и блокировать стимуляцию. В этом случае интервалы между навязанными комплексами становятся разными, а ритм неправильным. Чаще всего подобные нарушения возникают при использовании однополюсных кардиостимуляторов.

Круговая тахикардия. Навязанный ритм с максимальной для кардиостимулятора частотой. Наблюдается в том случае, когда ретроградное возбуждение предсердий после стимуляции желудочков воспринимается предсердным электродом и запускает стимуляцию желудочков. Это характерно для двухкамерной ЭКС с детекцией возбуждения предсердий. В подобных случаях бывает достаточно увеличить рефрактерный период детекции.

Тахикардия, индуцированная предсердной тахикардией. Навязанный ритм с максимальной для кардиостимулятора частотой. Наблюдается в случае, если у больных с двухкамерным кардиостимулятором возникает предсердная тахикардия (например, мерцательная аритмия). Частая деполяризация предсердий воспринимается кардиостимулятором и запускает стимуляцию желудочков. В подобных случаях переходят на режим VVI и устраняют аритмию.
Парасистолия - особый вид аритмии, обусловленный наличием дополнительного очага генерации сердечного импульса , который функционирует независимо от главного водителя ритма. Парасистолия считается комбинированной патологией, при которой внеочередное сердечное сокращение возникает следствие аномального импульса, идущего из любого отдела сердца. Возникает двойной ритм: основной задается , а дополнительный - прочими патологическими источниками генерации из любой части проводниковой системы.
Парацентр - это патологический водитель ритма, который может располагаться в желудочках сердца, предсердиях или атриовентрикулярном соединении. Он бывает сочетанным и множественным. Человек может никак не ощущать внеочередные сокращения. В некоторых случаях они воспринимаются как перебои в работе сердца и неприятные ощущения за грудиной.
Парасистолия возникает у лиц с патологией сердечно-сосудистой системы, эндокринопатиями, гематологическими болезнями, дисфункцией нервной системы, а также у спортсменов.
Парасистолия отличается одновременным и независимым появлением нескольких конкурирующих центров автоматизма. Патология встречается чаще у взрослых, чем у детей. У детей парасистолия не сочетается с сопутствующими, тяжелыми поражениями миокарда, с которыми связано появление патологии у взрослых больных. Заболевание с трудом поддается лечению антиаритмиками. Медикаментозное лечение парасистолии должно быть длительным. У большинства больных патология имеет стойкий, упорно рецидивирующий характер. Частая парасистолия, сочетающаяся с органическими или структурными заболеваниями сердца, имеет неблагоприятный прогноз.

Формы
По локализации источника второго ритма выделяют следующие виды парасистолии:
- Желудочковая,
- Предсердная,
- Суправентрикулярная,
- Из синусового узла,
- Сочетанная.
Электрокардиографическая классификация парасистолии:
- Брадикардическая,
- Тахикардическая,
- Интермиттирующая,
- Переходная - атипичная,
- Множественная,
- Искусственная.
Причины
Парасистолию вызывают сердечные и внесердечные причины. Существует также идиопатическая форма болезни, при которой какие-либо причины не обнаруживаются.

К кардиологическим причинам относятся:
- различной этиологии,
Прочие причины: гормональный дисбаланс, гипотиреоз или гипертиреоз, водно-электролитные расстройства в организме, гипергликемия, неврозы, злоупотребление лекарствами.
Кардиомиоциты в отличии от остальных клеток живого организма автоматически вырабатывают импульсы, которые возникают в синусовом узле. Под воздействием патологических факторов в любом отделе сердца может сформироваться парасистолический центр, вызывающий преждевременные сокращения , экстрасистолы и даже мерцательную аритмию.
У спортсменов и здоровых людей причиной возникновения парасистолии является гипертонус блуждающего нерва. Миокард не может полностью расслабиться в диастолу, синусовый узел ослабевает, активным становится парасистолический очаг.
Симптоматика
Парасистолия клинически проявляется приступами , повышенной утомляемостью, слабостью, головокружением, нарушением сна, головной болью, плохой переносимостью транспорта, снижением работоспособности и прочими симптомами астеновегетативного синдрома. Боли в сердце обычно сопровождаются чувством страха и предобморочным состоянием. Лица с парасистолией ощущают сильные удары и толчки в грудной клетке, «замирание» сердца или его «остановку», «перебои», «провалы» или «пропущенные удары» в сердечном ритме.
Желудочковая парасистолия может протекать бессимптомно и обнаруживаться случайно на кардиограмме.
Диагностика
Диагностика парасистолии основывается на жалобах больного, данных анамнеза заболевания и жизни, физикального осмотра. Во время исследования пульса или аускультации сердца кардиолог может заподозрить наличие парасистолии по учащенному и неритмичному сердцебиению. Чтобы поставить окончательный диагноз, необходимо провести дополнительную диагностику, включающую лабораторные и инструментальные методы исследования.

Лечение
Лечение парасистолии заключается в использовании немедикаментозных, лекарственных, а также хирургических методов.
Немедикаментозная терапия
Немедикаментозное лечение заключается в соблюдении принципов здорового образа жизни:
- Выполнение физических упражнений,
- Правильное питание,
- Предупреждение психоэмоционального перенапряжения,
- Нормализация веса,
- Полноценный сон,
- Борьба с вредными привычками,
- Оптимальный режим труда и отдыха.

Медикаментозное лечение
- Метаболические средства, улучшающие обмен веществ в тканях – «Рибоксин», «Панангин», «Триметазидин», «Элькар», «Кудесан».
- Бета-адреноблокаторы – «Изоптин», «Обзидан», «Бисопролол», «Конкор».
- – «Дифенин», «Кордарон», «Пропанорм».
- Успокаительные средства растительного происхождения – «Экстракт валерианы», «Пустырник», «Настойка боярышника».
- Седативные препараты – «Персен», «Афобазол», «Тенотен».
- Стабилизаторы вегетативной регуляции – «Фенибут», «Пантогам», «Глутаминовая кислота».
- Антиоксиданты – витамины Е, А, никотиновая кислота, «Актовегин».
- Сосудистые препараты – «Пентоксифиллин», «Циннаризин».
- Статины в случае наружения липидного обмена – «Аторвастатин», «Ловастатин» , фибраты – «Фенофибрат», «Липанор».

РЧ-прижигание источника патологических имульсов
Хирургическое лечение
Оперативное вмешательство показано больным, плохо переносящим антиаритмическую терапию; а также лицам, у которых сохраняется парасистолия при приеме антиаритмиков. Целью операции является удаление очага парасистолии. К сердцу больного через бедренную артерию подводят проводник, имеющий вид тонкой трубки, по которому подается . Именно так происходит удаление парацентра, на месте которого образуется рубчик.
Если у больного имеется один парацентр, то ему поможет одна операция. В противном случае потребуется повторное вмешательство.
Опасность парасистолии заключается в развитии тяжелых последствий – или . При отсутствии своевременного и адекватного лечения парасистолии развиваются осложнения, приводящие к летальному исходу – , .
Парасистолия – одна из разновидностей нарушений сердечного ритма (аритмии). Данная патология может развиваться у пациентов при наличии сердечно-сосудистых заболеваний, а также не имеющих других отклонений в сердечной деятельности. Данное состояние может протекать практически без симптомов, поэтому для его выявления требуется целый комплекс диагностических исследований.
Это одно из сердечно-сосудистых заболеваний, характеризующееся появлением дополнительных проводных импульсов, не зависящих от основного водителя ритма. Другими словами – это патология, при которой регистрируется внеочередное сердечное сокращение. В международной классификации патологий таким отклонениям отведена отдельная группа – другие нарушения сердечного ритма (код по МКБ 10 – I49).
За основной ритм отвечает синусовый узел, располагающийся в правом предсердии. Частота, ритмичность сердцебиения регулируется в зависимости от потребности организма. В случае патологического сбоя ритма, нормализация его работы возможна при помощи медикаментозных средств.
Парасистолия развивается на фоне возникновения в сердечной мышце еще одного источника электрических импульсов, который работает независимо от мозговых сигналов, действия гормонов либо медицинских препаратов. Часто дополнительный узел возникает именно в желудочках, поэтому пациентам нужно знать, желудочковая парасистолия — что это такое и как она образуется.
Механизм развития таков: мышца сердца получает сигналы к сокращению от главного водителя ритма, а также от дополнительного желудочкового узла. Такое явление называют двойным ритмообразованием. Оно часто сопровождается тахикардией (учащенное сердцебиение). При суточном мониторировании пациентов с подобной патологией регистрировалось до 30 тысяч незапланированных сокращений. Однако, нужно помнить, что располагаться парасистолический узел может и в других участках органа.
Формы заболевания
Парасистолии в зависимости от места образования дополнительного импульсного узла подразделяют на несколько видов:

Также существует электрокардиографическая систематизация парасистолий:
- интермиттирующая (периодическая);
- постоянная;
- атипичная;
- тахикардическая;
- брадикардическая;
- множественная;
- искусственная.
Причины патологии
Факторы, на фоне которых образуются парасистолии и их этиология могут быть различными в каждом индивидуальном случае. Все причины, способствующие развитию заболевания, подразделяют на два вида: сердечные и внесердечные. К кардиологическим факторам относят:

Внесердечными причинами считают: дисбаланс гормонов в организме, нарушения электролитного состава, патологии эндокринных желез, нервной системы, злоупотребление лекарственными препаратами. Развитие парасистолии возможно у беременных и спортсменов.
Парасистолия и экстрасистолия: отличия
Заподозрить развитие парасистолии очень сложно. Нередко пациентам с двойным сердечным ритмом устанавливают неверный диагноз. Похожим заболеванием является экстрасистолия в виде – в этом случае каждое второе сокращение сердца провоцирует не синусовый узел, либо – каждое третье. Это влечет за собой неверную терапевтическую тактику, которая не помогает справиться с патологией, а только облегчает состояние.
Однако между экстрасистолией и парасистолией есть разница. Если патологические импульсы возникают в одной определенной зоне, но интервал между ними и стандартным сокращением сердца одинаков, то такое состояние характерно для экстрасистолы. При условии, что источником импульсов являются два и более узла, а длительность интервалов различна и не закономерна, состояние называют парасистолией. Это главное ее отличие от экстрасистолии.
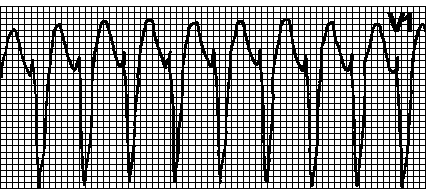
 Экстрасистолы на ЭКГ
Экстрасистолы на ЭКГ
Признаки парасистолии
Симптоматика патологии может быть различна. Однако имеются общие признаки, по которым можно определить наличие парасистолий:
- потеря работоспособности;
- повышенная утомляемость;
- учащение сердцебиения без причины;
- боли за грудиной клеткой;
- чувство паники, беспокойства;
- затихание сердца, ощущение его переворота;
- уменьшение артериального давления;
- головокружение, обморочное состояние.
Иногда заболевание протекает практически без проявлений и обнаруживается только после проведения электрокардиографии.
Диагностика заболевания
Поскольку существует множество патологических состояний, при которых диагностируются нарушения сердечного ритма, поэтому для их определения требуется проведение комплекса инструментальных исследований. Основной процедурой, позволяющей заподозрить наличие патологии, является ЭКГ. Симптомы парасистолии отображаются на электрокардиограмме следующим образом:

Из инструментальных методов исследования для установления диагноза также используются:
- Мониторирование по Холтеру. Данная процедура заключается в фиксации на груди пациента специального прибора, который безостановочно снимает кардиограмму в течение 1-3 суток. На протяжении этого периода также требуется отмечать время активных движений и отдыха. На основании полученных данных доктор проводит анализ работы сердца.
- УЗИ. Во время исследования визуально рассматривают весь сократительный процесс сердечной мышцы, а с помощью допплера – движение кровотока.
- Тесты с нагрузкой. Для определения отклонений используются тредмил и велоэргометр. Во время занятий на данных тренажерах проводится контроль ЭКГ. На основании полученных результатов возможно подтверждение либо исключение ишемической болезни сердца.
- МРТ – множественные снимки органа в разрезе.
- Электрофизиологическое исследование. Данная процедура заключается в ведении зонда непосредственно внутрь сердца через бедренную артерию. Чаще всего подобные манипуляции требуются для определения желудочковой парасистолии.
Установление диагноза невозможно без визуального осмотра. Врач обращает внимание на цвет кожи, состояние волос, ногтей, частоту сердцебиения и появляющиеся во время работы сердца шумы. После врачебного осмотра и сбора анамнеза пациенту потребуется сдать целый комплекс анализов на показатели холестерина, калия, сахара, а также биохимию крови.
Лечение
Курс терапии парасистолий длительный и сложный. Он включает в себя принципы здорового образа жизни, прием медикаментозных средств, а также хирургическое вмешательство по необходимости. От правильного выполнения всех врачебных рекомендаций зависит эффективность лечения.

Всем пациентам, имеющим те либо иные отклонения в сердечной деятельности необходимо стараться придерживаться здорового образа жизни. В ежедневный рацион нужно включить зелень и плодоовощные культуры. Категорически запрещается прием жареной, острой, маринованной соленой пищи. Также пациентам следует:
- нормализовать режим работы и отдыха;
- уменьшить чрезмерные физические нагрузки;
- включить в план дня прогулки на свежем воздухе;
- отказаться от пагубных привычек;
- стараться избегать стрессовых ситуаций.
Медикаментозная терапия
В зависимости от появляющихся симптомов, жалоб пациента, а также на основании результатов обследования, доктор назначает в индивидуальном порядке лекарственные средства. При парасистолии могут быть рекомендованы к применению:

При отсутствии результата от медикаментозной терапии, пациентам может быть назначено хирургическое лечение. Операция может быть произведена и в других случаях:
- Пациенты молодого возраста, парасистолия при беременности.
- Плохая переносимость лекарств.
- Ухудшение состояния при парасистолии.
Оперативное вмешательство проводится методом радиочастотной абляции. Специальный зонд вводят через бедренную вену напрямую к сердцу. По проводнику подают радиочастотные импульсы, которые устраняют очаг парасистологии. Сроки полного выздоровления доктора не устанавливают, поскольку при данном заболевании все зависит от индивидуальных особенностей организма.

Особенности лечения в детском возрасте
Парасистолия у детей встречается редко, лечение при этом необходимо, особенно, если данное состояние сопровождается другими сердечными патологиями. Учитывая возможность влияния на сердечную деятельность незрелой вегетативной и нервной системы, ребенку назначают метаболические препараты и ноотропы. В тяжелых случаях требуется назначение антиаритмических препаратов.
Последствия
Парасистолия – опасное состояние, которое может негативным образом отразиться на деятельности сердца. Патология может спровоцировать следующие отклонения:
- . Нерегулярный и слишком учащенный ритм в этом случае приводит даже к смерти пациента.
- Сердечная недостаточность. При длительном течении заболевания и отсутствии адекватной терапии нарушается способность мышцы сердца сокращаться.
Парасистолия – заболевание, прогноз которого в большинстве случаев благоприятный. Тяжелые состояния развиваются только при запущенном течении либо при несвоевременном обращении в лечебное учреждение. Соблюдение всех врачебных рекомендаций – первый шаг на пути к полному выздоровлению. Однако, даже после полного излечения пациентов оставляют на учете у кардиолога.
Профилактика
Профилактические мероприятия также включают в себя соблюдение принципы правил здорового образа жизни. Для исключения развития осложнений нужно избегать стрессовых ситуаций, соблюдать рекомендованную диету и полностью отказаться от вредных привычек. Регулярные занятия спортом, ежедневные прогулки на улице, контроль массы тела – основа полноценного здоровья сердечно-сосудистой системы.
Остались вопросы? Задавайте их в комментариях! На них ответит врач-кардиолог .


